

Автор
Наталия Игоревна Прокофьева - врач-терапевт сети ветеринарных клиник «Белый клык», выпускница Санкт-Петербургской государственной академии ветеринарной медицины, специальность «Ветеринария».
Руководитель научного комитета секции «Нефрология» на NVC. Директор Ассоциации Ветеринарных Врачей «НефроУроВет». Участница международных ветеринарных конференций NVC, SEVC, ECVIM, WSAVA.

Автор
Надежда Леонидовна Шалит - Врач отделения визуальной диагностики сети клиник Белый Клык с 2019 г. Выпускница МГАВМиБ им. К. И. Скрябина, 2009 г. Специалист в области анестезиологии, реанимации и визуальной диагностики.
Ежегодная участница ветеринарных конференций MVC (с 2009–2015 г.), NVC (с 2016 г.), Всероссийской конференции по ветеринарной анестезиологии, реанимации и интенсивной терапии.
Аббревиатуры:
Смотрите также:
Наверное, сложно найти ветеринарного врача, который не сталкивался бы с хронической болезнью почек (или, как ранее ее называли, хронической почечной недостаточностью) у кошек. Это и не удивительно. По статистике, до 3% всей популяции кошек имеют снижение функции почек. После 10 лет уже у 1 из 3 кошек есть хроническая болезнь почек. При этом кошки могут длительное время не проявлять симптомы заболевания. Что же происходит?
Почки – уникальные и сложно устроенные органы. Они жизненно важны и выполняют множество задач. За счет почек в организме поддерживается оптимальный баланс жидкости и электролитов, синтезируется ряд веществ, например, эритропоэтин и кальцитриол. С помощью почек организм избавляется от продуктов азотистого обмена, органических кислот, ряда чужеродных веществ (включая лекарственные препараты), утилизирует гастрин и другие гормоны.
Нефроны почек ответственны за экскреторную функцию почек. К сожалению, по разным причинам число нефронов может быть снижено. Некоторые животные рождаются с изменениями в почках, которые возникли еще во внутриутробный период (врожденная гипоплазия почек). Другие имеют генетические болезни, которые запускают раннюю потерю нефронов (например, поликистоз почек). Иногда котята рождаются всего с одной почкой. Часть пациентов ветеринарных клиник может в течение короткого времени утратить большой процент нефронов. Например, вследствие отравления нефротоксинами. У кого-то могут быть хронические заболевания, которые с течением времени приводят к постепенной гибели все большего числа нефронов (артериальная гипертензия, пиелонефрит, хронические вирусные инфекции и т. д.). В конце концов, с возрастом происходит постепенная утеря нефронов. И считается, что к 15 годам у 80% кошек в той или иной степени есть ХБП (хроническая болезнь почек).
Изображение 1. Структура Нефрона
Хроническая болезнь почек – это результат различных процессов, протекающих более 3 месяцев и приводящих к снижению числа функционирующих нефронов.
Для ХБП характерно постепенное прогрессирование процесса. Изначально, если потеряно небольшое число нефронов, функция почек остается прежней. Так как оставшиеся нефроны берут на себя задачи погибших. Однако увеличившаяся на каждый нефрон нагрузка приводит к тому, что теперь часть из них быстрее изменит свою структуру. Гибель нефронов сопровождается формированием соединительнотканных волокон, которые захватывают все больший и больший объем тканей. Таким образом, происходит фиброзирование почечной ткани. Все меньше функционирующих структур, все больше нерабочих тканей. Изначально процессы, связанные с отложением фибриновых волокон видны только при микроскопии тканей почек. По мере прогрессирования болезни, макроскопические изменения также становятся очевидны. Контуры почки могут стать неровными, бугристыми. Размер почки может уменьшиться.
Именно в связи с постепенным развитием изменений в почках есть термины хроническая болезнь почек и хроническая почечная недостаточность. При ХБП гибель нефронов уже запущена. Однако, оставшихся нефронов достаточно для того, чтобы почка выполняла свою функцию. Мы это видим на 1-2 стадиях болезни. В какой-то момент оставшихся почечных структур уже недостаточно и развиваются симптомы хронической почечной недостаточности. Что мы обычно и наблюдаем на поздней третьей и четвертой стадиях болезни.
Прогрессирование ХБП протекает с разной скоростью. У многих кошек ХБП развивается постепенно, в течение нескольких лет. В то время как у ряда других пациентов, например, у кошек с выраженной протеинурией или после эпизода ренальной ОПН, прогрессирование болезни может быть более быстрым.
По мере уменьшения числа нефронов почкам все тяжелее выполнять свои задачи. Соответственно, появляются изменения как в клиническом состоянии пациента, так и в его анализах.
При утрате 25-30% функциональной способности почек клинические проявления отсутствуют или минимальны. Например, пациент может пить чуть больше жидкости, чем обычно. На этом этапе может быть повышен уровень SDMA, может быть снижена концентрационная способность почек и, таким образом, снижена плотность мочи.
Хотя, нужно иметь в виду, что у кошек достаточно длительное время плотность мочи может сохраняться высокой. Так как для этого вида в целом характерно формирование мочи с высокой плотностью, 1040-1080 г/л.
Рост креатинина и мочевины, доступных практикующим врачам маркеров снижения функции почек, начинается лишь тогда, когда в почках осталось лишь примерно 25% исходного количества нефронов. Иными словами, эти биохимические показатели являются поздними маркерами.
Кошки могут существовать до тех пор, пока не утратят 90-95% нефронов!
При ХБП изменения в почках являются необратимыми. Восстановить структуру почек нельзя. Поэтому, основная задача – выявлять ХБП на ранних стадиях с целью замедления повреждения почек и продления жизни кошки. На более поздних стадиях назначается симптоматическая терапия для улучшения качества жизни питомца.
Симптомы болезни разнообразны. Как выше было сказано, длительное время животное может выглядеть здоровым. У кошек на 1-2 стадии ХБП как правило нет значимых видимых изменений.
В дальнейшем, по мере прогрессирования болезни появляется все больше симптомов. Это может быть:
Многие эти изменения владельцы списывают на «старость» и не сразу обращаются к ветеринарным врачам.
При осмотре кошки на 3-4 стадии ХБП или кошки с декомпенсацией ХБП можно отметить:
При развитии артериальной гипертензии может быть проявление таких симптомов, как:
В ходе осмотра пациента с подозрением на хроническую болезнь почек, или пациента старше 7-10 лет одновременно всегда проводим тонометрию.
При тяжелой азотемии у пациента появляется уремический запах из пасти, стоматит. Может развиться уремическая энцефалопатия вплоть до судорог и комы.
В ходе обследования пациента с подозрением на хроническую болезнь почек врач проводит ряд тестов. Эти тесты должны так же помочь выявить возможные сопутствующие проблемы и исключить либо подтвердить другие дифференциальные диагнозы, определенные на основании списка ведущих проблем пациента.
Например, при полидипсии и полиурии в списке дифференциальных диагнозов будут ХБП, инфекция мочевыделительной системы, сахарный диабет, пиометра у интактных самок и т. д.
При хронической рвоте, снижении массы тела, анемии в списке дифференциальных диагнозов будут хронические воспалительные заболевания кишечника, алиментарная лимфома и другие опухоли желудка и кишечника, патологии печени и т. д.
Минимальное обследование включает в себя:
Кошкам, которые поступили, первично проводится культуральное исследование мочи.
Стабильным кошкам старше 7 лет также рекомендуется измерение гормона общий Т4 минимум 1 раз в год. Необходимо учитывать, что в момент декомпенсации возможно ложное снижение уровня гормона общий Т4. А также то, что гипертиреоз приводит к снижению мышечной массы кошек. И, как следствие, к ложному занижению уровня креатинина. Гипертиреоз может замаскировать симптомы хронической почечной недостаточности у кошек.
В биохимическом анализе крови может быть выявлена азотемия. Как уже было отмечено, это довольно поздний маркер почечной недостаточности у кошек. К сожалению, он еще и зависит от других факторов. Например, уровень мочевины может повышаться при дегидратации, желудочно-кишечном кровотечении. А снижаться при нарушении синтетической функции печени.
Креатинин более точно коррелирует со скоростью клубочковой фильтрации. Тем не менее, его уровень может быть ложно занижен у истощенных животных, при гипертиреозе кошек.
СДМА (SDMA) не зависит от мышечной массы, диеты. Может повышаться при ХБП раньше, чем креатинин.
На основании результатов измерения креатинина и СДМА определяется стадия почечной недостаточности по классификации, принятой сообществом IRIS.
Определять стадию ХБП по IRIS можно только после стабилизации состояния пациента! То есть, когда достигнута регидратация, устранена инфекция МВП, взяты под контроль гипертиреоз, артериальная гипертензия и т. п.
| Стадия ХБП по IRIS | Уровень креатинина мкмоль/л | Уровень СДМА, мкг/дл |
| I | <140 | <18 |
| II | 140-250 | 18-25 |
| III | 251-440 | 26-38 |
| IV | >440 | >38 |
В классификации IRIS пациенты на каждой стадии делятся на подкатегории в зависимости от уровня протеинурии и артериального давления.
Артериальная гипертензия и протеинурия – это факторы, сопряженные с худшим прогнозом для пациента с ХБП.
| Соотношение белок/креатинин в моче | Кошки |
| Нет протеинурии | <0,2 |
| Пограничная протеинурия | 0,2-0,4 |
| Протеинурия | >0,4 |
| Систолическое артериальное давление в мм рт. ст. Кошки и собаки | |
| Нормотензивные пациенты | <150 |
| Пограничная гипертензия | 150-159 |
| Гипертензия | 160-179 |
| Выраженная гипертензия | >180 |
В диагностике болезней почек важную роль играет УЗ-исследование. На начальных стадиях ХБП может не быть видимых изменений в структуре почек.
Видео 1. Почка здорового кота
Однако, по мере прогрессирования болезни изменения становятся все более очевидными.
Видео 2. Почка кошки с участком хронического инфаркта
Размер: длина 4,2 см. Контуры неровные, четкие/ Эхогенность паренхимы в пределах нормы; кортико-медуллярная дифференциация сохранена. Структура: эхогенный участок конусовидной формы, до 6,5 мм в каудальном полюсе. Лоханка не расширена. Конкременты не визуализируются.
Заключение: признаки хронического инфаркта паренхимы правой почки.
Что можно обнаружить при УЗ-исследовании пациента с подозрением на острую или хроническую болезнь почек:
Изображения 2-3. Кот с ХБП 1 стадии
УЗ-картина: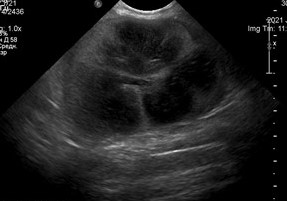
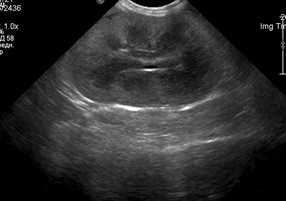
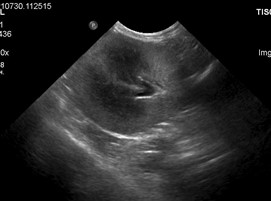
Изображения 4-6. Кот, метис, 4 года. Направлен на прием в связи с гипорексией, потерей веса и выявленной азотемией, подозрением на ХБП. Выявлена нефромегалия и одышка. УЗ-исследование описано ниже
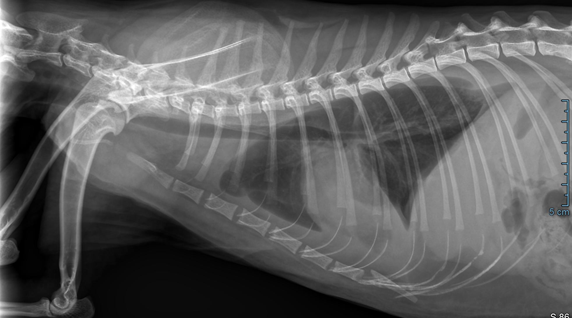
Изображение 7. Гидроторакс
Тест на ВЛК положительный.Проведен торакоцентез и тонкоигольная аспирационная биопсия почки под наркозом. Цитологическая картина соответствует крупноклеточной лимфоме.Видео 3. Двусторонний поликистоз почек у кошки британской короткошерстной породы
Изображение 8. УЗ-картина: левая почка
Изображение 9. УЗ-картина: правая почка
Изображение 10. УЗ-картина, описание ниже
Погибшие нефроны не восстанавливаются. Поэтому хроническая болезнь почек – необратимый процесс. Лечение пациента направлено на сохранение оставшихся нефронов (т. е. корректируем гипертензию, гипокалиемию, недостаточную оксигенацию, устраняем инфекции, постренальные факторы и т. п.) и симптоматическую терапию (коррекция рвоты, констипации).
Важным компонентом терапии, особенно на 1-2 стадиях болезни, является выбор рациона.
Хорошим выбором для пациентов с ХБП будут готовые промышленные диеты из линейки Pro Plan® Veterinary Diets Renal Function (NF), представленные как сухими, так и влажными рационами.
Диета должна быть ограничена по количеству содержания фосфора и белка. Но этот белок должен быть легкодоступным, так как пациенты с ХБП часто страдают от дефицита мышечной массы.
У пациентов с ХБП на 3-4 стадии часто бывает снижен аппетит. Поэтому диеты должны быть высококалорийными и иметь привлекательный аромат.
В рационы животных с болезнями почек добавляют омега-3 кислоты, обладающие противовоспалительным эффектом.
Самым главным в диетотерапии кошек с патологиями почек является ограничение поступления фосфора. Гиперфосфатемия ускоряет развитие ХБП. Контролировать уровень фосфора мы можем с помощью рациона. А если этого недостаточно, добавляем препараты, препятствующие усвоению фосфора из кишечника. Хотя на 3-4 стадии ХБП бывает тяжело добиться снижения уровня фосфора в крови. Есть рекомендованные нормы, в рамках которых необходимо удерживать этот показатель.
| Стадия ХБП | Целевой уровень фосфора в крови собак и кошек |
| 2 стадия | 0,9-1,5 ммоль/л |
| 3 стадия | 0,9-1,6 ммоль/л |
| 4 стадия | 0,9-1,9 ммоль/л |
Препараты для связывания фосфора (фосфат-биндеры) дают вместе с едой или в течение часа после нее. Суточную дозу делят на число основных кормлений. Помните, что у кошек может быть отказ от корма, если они чувствуют примесь лекарств в нем. Снижение сывороточного фосфора может занимать 4-8 недель.
Чаще всего применяются препараты алюминия и соли кальция.
Реже рекомендуется применять другие фосфат-биндеры, что связано с их ограниченной доступностью и более высокой стоимостью.
Гиперкальциемия (ионизированный кальций более 1,5 ммоль/л, общий кальций>3 ммоль/л) так же оказывает негативный эффект. Гиперкальциемия может развиться на фоне ХБП кошек. Поэтому уровень кальция мы пересматриваем каждые 3-6 месяцев. Предпочтительно проводить измерение уровня ионизированного кальция учитывая преаналитические требования для проведения этого исследования.
Способы снижения уровня кальция:
Кошки с ХБП склонны к развитию гипокалиемии:
Гипертензия приводит к повреждению нефронов и является неблагоприятным прогностическим фактором для пациентов с патологиями почек. Помимо почек, органами-мишенями, страдающими от гипертензии, являются мозг, глаза и сердце.
Артериальное давление определяют в ходе тонометрии. Офтальмоскопия так же позволяет выявить признаки гипертензии.
Задача врача регулярно контролировать давление у пациента с ХБП, учитывать возможные погрешности измерения. Стабильным пациентам с ХБП рекомендуется рутинное измерение артериального давления каждые 3-6 месяцев. Нестабильным пациентам тонометрия проводится при каждом очередном обращении в клинику. Цель: поддерживать систолическое артериальное давление в диапазоне 120-160 мм.рт.ст.
Препаратом выбора при гипертензии у кошек является амлодипин в дозе 0,625 мг на кошку 1-2 р/день. Амлодипин может применяться у всех категорий пациентов, в том числе при декомпенсации, ОПН (острой почечной недостаточности), на 4 стадии ХБП. Это препарат, который применяется пациентам, которым нужно достичь быстрой стабилизации артериального давления. Например, кошкам с поражением ЦНС или глаз на фоне артериальной гипертензии, кошкам с систолическим давлением> 180 мм.рт.ст.
Для гидратированных кошек со 2-3 стадией ХБП с умеренной артериальной гипертензией (160-180 мм.рт.ст.) предпочтительно применение телмисартана, как препарата, влияющего на РААС. Т. е. на причину повышения системного артериального давления, так как именно активация РААС приводит к развитию данной проблемы.
Протеинурия – фактор, сопряженный с уменьшением продолжительности жизни пациента с ХБП. При выявлении стойкой ренальной протеинурии при нормальном артериальном давлении, пациенту требуется терапия. Препаратами выбора являются либо блокаторы рецепторов ангиотезнина II (телмисартан), либо ИАПФ (беназеприл). Следует избегать совместного применения препаратов этих групп. Приём препарата начинается с наименьшей эффективной дозы. При необходимости доза увеличивается постепенно, под контролем артериального давления, уровня азотемии, калия в крови. Целью терапии является снижение соотношения белок/креатинин в моче до нормальных показателей. Однако при изначально высоком уровне протеинурии ее полное устранение может быть невозможным. Тогда хорошим результатом является снижение потерь белка через почки на 50 %.
Пациенты с 3-4 стадией ХБП часто развивают дегидратацию. Их потери жидкости на фоне полиурии зачастую превышают поступление воды в организм. Конечно же, у них всегда в доступе должна быть свежая вода. Предпочтительно перевести пациента на влажный корм, если это соответствует его вкусовым предпочтениям. Тяжелую дегидратацию нужно корректировать в условиях стационара введением соответствующего солевого раствора инфузией с постоянной скоростью. В дальнейшем, если поступления жидкости через кишечник недостаточно, нужно обсудить с владельцем возможность проведения подкожных инфузий солевых растворов дома на регулярной основе. Чаще всего рекомендуют буферные растворы (рингера-лактат, стерофундин, йоностерил) в дозе 20-40 мл/кг/день. Возможно введение раствора рингера для регидратации пациентов в домашних условиях. Режим введения раствора выбирается в зависимости от самочувствия кошки. И это может быть введение раз в 24-72 часа.
Как уже упоминалось, у пациентов с ХБП 3-4 стадии часто развивается нерегенераторная анемия. Этому способствует снижение выработки эритропоэтина почками, укорочение срока жизни эритроцитов и снижение функции красного костного мозга из-за присутствия в крови большого количества токсинов. Могут быть потери крови в связи с воспалением желудочно-кишечного тракта. Вследствие анемии бледнеют слизистые и кожные покровы, появляется заторможенность, при тяжелой анемии – тахипноэ и тахикардия. У кошек с анемией может появиться желание есть глиняный наполнитель в лотке или лизать каменные, или бетонные поверхности в связи с искажением вкуса.
Традиционно для заместительной терапии анемии при ХБП применяется эритропоэтин-альфа. Сейчас у нас есть также возможность назначать дарбэпоэтин, который с меньшей вероятностью спровоцирует появление антител как против своего эритропоэтина, так и экзогенного.
При уровне гематокрита 22 % и ниже, необходимо начинать заместительную терапию эритропоэтином. Ряд врачей, в частности J. Quimby (Prague, 2019) рекомендуют начинать заместительную терапию дарбэпоэтином при гематокрите 25 %. Это связано с тем, что гипоксия оказывает негативный эффект на течение болезни почек. А использование дарбэпоэтина связано с меньшим риском развития побочных эффектов, нежели чем у эритропоэтина-альфа.
Нужно также помнить, что если кошка обезвожена, то уровень гематокрита у нее ложно завышен. Т. е. когда пациент получит необходимый ему объем жидкости, гематокрит может существенно снизиться. И инфузионную терапию таким пациентам нужно проводить при контроле уровня гематокрита.
Стартовые дозы препаратов для заместительной терапии:
Одновременно с одним из стимуляторов эритропоэза вводим железа декстран (феррум-лек) 50 мг/кошку в/м 1 раз в 3 недели. Это связано с нарушением транспорта железа через стенку кишечника в свете ХБП 3-4 стадии.
Первый регенераторный ответ после начала введения одного из препаратов ожидается только через неделю. Поэтому, в случае тяжелой анемии, гиповолемии необходимо переливание эритроцитарной массы или цельной донорской крови.
Целевой уровень гематокрита 30-35 % у кошек. И по его достижении мы не отменяем применение одного из стимуляторов эритропоэза. А продолжаем либо в уменьшенной в 2 раза дозировке, либо с увеличением интервала введения. Например, мы начали вводить дарбэпоэтин в дозе 1 мкг/кг 1 раз в неделю. Достигли гематокрита 30%. Перешли на введение раз в 2 недели.
Или начали вводить эритропоэтин-альфа в дозе 100 ед/кг раз в 3 дня. Перешли на дозировку 50 ед/кг раз в 3 дня после стабилизации уровня гематокрита.
Продолжаем терапию с обязательным последующим контролем гематокрита раз в 2-4 недели.
Уремические токсины на 3-4 стадии ХБП часто приводят к раздражению рвотного центра. Это может способствовать развитию тошноты, рвоты. И, как следствие, к отказу от корма. Поэтому, в качестве симптоматической терапии кошкам с ХБП часто рекомендован прием антиэметиков:
Констипация связана с плохим аппетитом, дегидратацией, снижением моторики кишечника, применением фосфат-биндеров. Профилактикой является введение достаточного объема жидкости. А также применение лактулозы от 1 мл на кошку весом 4,5 кг 2-3 раза в день, далее доза корректируется по эффекту.
Могут применяться препараты клетчатки, например, псиллиум (фитомуцил) от 1/6 ч.л. 1-2 р/день, дозировка подбирается по эффекту. (Клетчатку нужно давать после кормления или между кормлениями, чтобы не создавать ложное ощущение насыщения. Не вводить через пищеводный зонд)
Метаболический ацидоз часто развивается на 3-4 стадии ХБП. Поэтому для регидратации предпочтительно использовать буферные солевые растворы.
Ощелачивающие агенты добавляют в промышленные диеты, например, кальция карбонат.
Пациентам в среднетяжелом и тяжелом состоянии, если возможно, проводим определение уровня газов крови. Если уровень бикарбоната в крови ниже 16 ммоль/л, необходима коррекция. Источником бикарбоната может быть цитрат калия в дозе от 15 мг/кг 2 раза в день. Бикарбонат натрия может применяться внутрь в дозе 8-12 мг/кг 2 раза в день, однако его сложно дозировать, и он имеет неприятный для кошек вкус.
Кошки с ХБП часто страдают от дефицита массы тела. Пациентов необходимо регулярно взвешивать и следить за достаточным поступлением калорий.
Гипорексия или анорексия могут быть связаны с дегидратацией, электролитными нарушениями, гингивостоматитом, рвотой или тошнотой.

Если эти проблемы разрешены, а аппетит не появляется, то мы пытаемся повысить привлекательность корма:
Далее пробуем стимуляторы аппетита, например, миртазапин 1,88 мг/кошку раз в 48 часов до 2-3 недель. При необходимости прием препарата может быть продлен.
Важно как можно быстрее наладить энтеральное питание! Если самостоятельный аппетит не восстанавливается, и принято решение продолжать поддерживающую терапию, устанавливается пищеводный зонд. После периода голодания постепенно увеличивается суточное количество корма, начиная с 25 % от рассчитанной потребности в калориях в первые 2-3 дня кормления. Далее повышаем количество корма на еще 25 % от расчетной потребности в калориях каждые 2-3 дня кормления по эзофагостоме.
Наличие зонда так же позволяет выпаивать достаточный объем жидкости и без сопротивления давать большинство лекарств. Правильно установленная эзофагостома не мешает кошке есть самой, если аппетит появляется.
У кошек с тяжелой азотемией часто отмечается гипотермия. Гипотермия приводит к неправильному распределению жидкости, замедлению многих метаболических процессов. В этом случае необходимы внешние источники тепла, коррекция объемов вводимых растворов.
Мониторинг состояния стабильного пациента должен проводиться на регулярной основе.
Для пациентов на 1-2 стадии ХБП это полный осмотр и обследование (анализы крови, мочи, измерение артериального давления) каждые 3-6 месяцев, УЗИ органов брюшной полости минимум 1 раз в год.
Для пациентов на 3 стадии ХБП осмотр (включая взвешивание) и обследование каждые 2-3 месяца, УЗИ органов брюшной полости 1-2 раза в год.
Пациентов с 4 стадией ХБП нужно осматривать чаще, как минимум раз в месяц. Анализы крови и измерение давления проводятся так же, минимум раз в месяц. УЗИ органов брюшной 1-2 раза в год.
Естественно, при возникновении новых жалоб соответствующее обследование должно быть проведено незамедлительно. Например, при появлении резкого запаха мочи или гематурии нужно сразу исключать инфекцию мочевыделительной системы. При снижении аппетита, появлении рвоты – искать возможные для этого причины (например, развитие гастрита или лекарственную непереносимость).
Продолжительность жизни пациентов с ХБП значительно варьируется в зависимости от того, на какой стадии выявлена болезнь и какие сопутствующие проблемы имеет пациент. Например, кошка с ХБП 2 стадии без протеинурии при хорошем контроле болезни может жить несколько лет. При этом, по статистике кошки на любой стадии ХБП с соотношением белок/креатинин в моче более 1 имеют среднюю продолжительность жизни всего 130 дней.
Смотрите также: